svmfyr
Sociedad Venezolana de Medicina Física y RehabilitaciónArtículo de Científico
Aporte de la Medicina Física y Rehabilitación en Pacientes Sometidos a Microneurocirugía Fetal Abierta.
Alvarado Leonardo¹ , Mejías Miguel²
1 Email: alvaradoalgernon@gmail.com – 2 Email: maiguel.dex@gmail.com
Residentes del 1er Año de Medicina Física y Rehabilitación de la Ciudad Hospitalaria Dr. Enrique Tejera. Valencia, Octubre 2025
Tutora: Dra. Salas Yisney
Medico Fisiatra. Especialista en Rehabilitación Infantil. Universidad Francisco de Vitoria, España.
Resumen:
El mielomeningocele es una anomalía congénita grave, su corrección se realiza mediante la microneurocirugía fetal abierta la cual es un procedimiento quirúrgico intrauterino. Las ventajas de la corrección incluyen que el niño pueda marchar de forma independiente, mejor función motora según el nivel neurosegmental de la lesión y mejor rendimiento intelectual. Se esbozan dos casos clínicos que fueron sometidos a esta corrección, ingresados en el CAI Carabobo donde cumplen terapias de rehabilitación, el paciente 1 presenta una corrección en la región dorsal alta (D3) y el paciente 2 una corrección en la región lumbar (L4-L5). Se realizó la valoración de estos pacientes aplicando desde el día de la consulta y luego dos meses después la Escala de Evaluación del Desarrollo Psicomotor (EEDP), la Escala de Daniels y la escala de Clasificación Funcional del Mielomeningocele (MMFC) esta última fue aplicada en la reevaluación. Concluimos que mediante la aplicación de la EEDP logramos evidenciar déficit en el área motora y progresivamente superación en esa área. En cuanto a la Escala de Daniels los músculos afectos en el paciente 1 fueron el cuádriceps, isquiotibiales, tríceps sural; en el paciente 2 son isquiotibiales, tríceps sural; con la escala de Clasificación Funcional del Mielomeningocele observamos que podemos numerarlos dentro del grupo MMFC4. Por tanto, a pesar de presentar retardo en la adquisición de los hitos del desarrollo psicomotor, estos se pueden lograr a cabalidad y mejorar ampliamente con el plan rehabilitador adecuado.
Palabras clave: mielomeningocele, microneurocirugía, corrección, función motora, neurosegmental, músculo.
Abstract:
Myelomeningocele is a serious congenital anomaly. Its correction is performed through open fetal microneurosurgery, an intrauterine surgical procedure. The advantages of this correction include the child’s ability to walk independently, improved motor function depending on the neurosegmental level of the lesion, and improved intellectual performance. Two clinical cases are presented who underwent this correc t ion and were admitted to the Carabobo Comprehensive Care Center (CAI Carabobo) for rehabilitation therapy. Patient 1 underwent correction in the upper thoracic region (T3), and Patient 2 underwent correction in the lumbar region (L4-L5). These patients were assessed using the Psychomotor Deve lopment Assessment Scale (EEDP), the Daniels Scale, and the Myelomeningocele Functional Classification Scale (MMFC), which was administered at the initial consultation and again two months later. The MMFC was used during the re-eva luation. We conclude that the EEDP revealed deficits in the motor area, which were subsequently improved. Regarding the Daniels Scale, the affected muscles in patient 1 were the quadriceps, hamstrings, and gastrocnemius; in patient 2, they were the hamstrings and gastrocnemius. Using the Functional Classification of Myelomeningocele (FCC4) scale, we observed that they can be classified within the MMFC4 group. Therefore, despite presenting a delay in the acquisi t ion of psychomotor developmental milestones, these can be fully achieved and significantly improved with an appropriate rehabilitation plan.
Key words: myelomeningocele, microneurosurgery, correction, motor function, neurosegmental, muscle.
Aporte de la Medicina Física y Rehabilitación en Pacientes Sometidos a Microneurocirugía Fetal Abierta.
Introducción
El mielomeningocele es una anomalía congénita grave, considerada la forma más compleja de espina bífida. Se caracteriza por un defecto en la formación del tubo neural durante las primeras semanas del desarrollo embrionario, lo que provo ca una protrusión de las meninges y de la médula espinal a través de un orificio en la columna vertebral. Su incidencia es de 1 a 2 por cada mil nacimientos a nivel mundial (Clínica Universidad de Navarra; 2023)1. En Venezuela aproximadamente nacen alrededor de 500 mil niños al año y se considera que 500 de esos niños vienen al mundo con este tipo de defecto (Ovalles Teresa; 2024)2.
En estudios realizados en Venezuela relacionados con la incidencia y causas de las anomalías congénitas, entre las citadas está la hidrocefalia y la espina bífida ocupando un 7%. En cuanto al tipo de defecto de cierre de tubo neural el más frecuentemente observado es el mielomeningocele con una cifra de 77%. En cuanto al sexo predominó el masculino y el nivel lumbo sacro es la localización anatómica del defecto más frecuente (Marcos Garces; 2014)3
El mielomeningocele se detecta mediante ecografía generalmente en el segundo trimestre del embarazo, las investigaciones sugieren que está asociado a una combinación de factores genéticos y exposiciones ambientales, así como deficiencia de ácido fólico durante el embarazo. (Karsonovich T, Alruwaili AA, Das; JM 2024)4
Al nacer, los bebés con mielomeningocele pueden presentar algunas complicaciones dependiendo de la localización y la gravedad del defecto como hidrocefalia, infecciones del sistema nervioso central como meningitis, parálisis o paresia de miembros inferiores, incontinencia urinaria o fecal, y tras tornos musculoesqueléticos como pie zambo, subluxación o luxación de la cadera, escoliosis, deformidades. (Cleveland Clinic; 2023)5
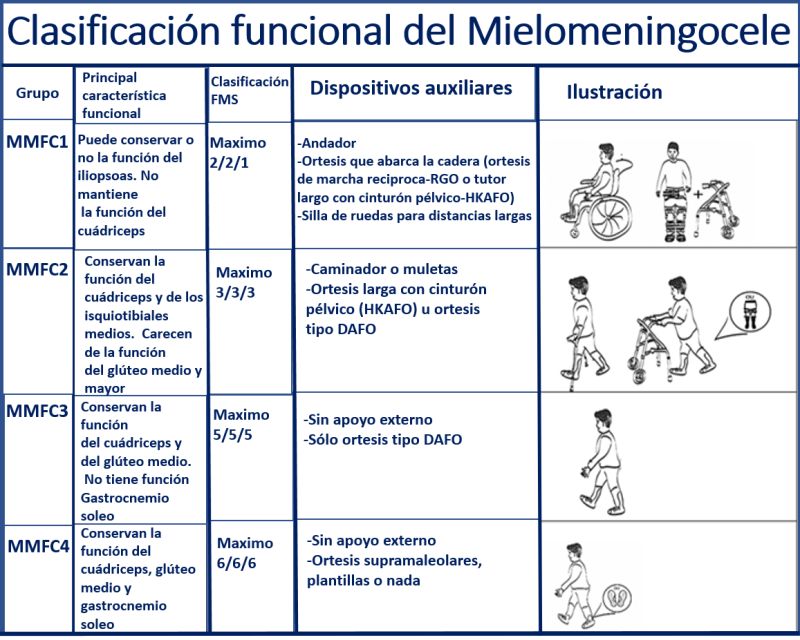
En los pacientes con esta patología, la clasificación más utilizada se basa en el nivel neurológico de la lesión: los pacientes con espina bífida torácica la característica funcional de estos es la falta de función del cuádriceps, por consiguiente para la marcha, los niños necesitan ortesis tipo HKAFO (Hip-Knee Ankle-Foot) y la mayoría de los pacientes requieren una silla de ruedas para su movilidad en la edad adulta; por su parte aquellos que presentan un nivel bajo de afectación lumbar, conservan la función del cuádriceps y los isquiotibiales mediales, pero carecen de la función del glúteo medio y glúteo mayor por lo que requieren aditamentos ortopédicos para controlar la posición del pie y el tobillo para la marcha y aquellos con afectación a nivel sacro muestran función tanto del 20 cuádriceps como del glúteo medio, sin embargo puede haber perdida de la función en alguno de los músculos que conforman el tríceps sural. (Dias LS y cols; 2021)6
Hace 24 años nació en Venezuela el primer programa de cirugía fetal de Latinoamérica y el quinto en el mundo, donde realizaron operaciones para atender casos de síndrome de transfusión intergemelar, problemas pulmonares y cardíacos, obstrucciones urinarias, entre otros, incluyendo el primer caso exitoso de microneurocirugía intrauterina para espina bífida en enero de 2024. Este procedimiento, que fue el quinto de su tipo a nivel mundial, se describe como un procedimiento quirúrgico intrauterino para reparar defectos congénitos graves como la espina bífida, donde se abre el útero de la madre, se expone parcialmente al feto, se repara la lesión de la médula espinal utilizando un microscopio quirúrgico, y luego se cierra el útero y el abdomen. Esta técnica permite la corrección del defecto mientras el feto está en el útero, protegiendo la médula de daños mayores y potencialmente mejorando los resultados neurológicos y de funcionalidad en comparación con la cirugía postnatal. (El Estímulo; 2022)7
De acuerdo al estudio MOMS (Management of Myelomenin gocele Study) se establecen los siguientes criterios para la corrección:
1.Criterios de inclusión
- Mujer embarazada mayor de 18 años.
- Feto único diagnosticado como portador de espina bífida abierta.
- Mielomeningocele comprendido entre T1 y S1, con descenso de tronco encefálico.
- Edad gestacional al momento de la intervención entre las 19+0/7 y 25+6/7 semanas.
- Cariotipo normal o en su defecto ausencia de malformaciones asociadas no extremidades inferiores, que son consecuencia del defecto neural relacionadas con la espina bífida (como hidrocefalia y anomalía postural de las).
2. Criterios de exclusión
- Cuello corto, incompetente o cerclaje cervical.
- Placenta previa.
- Índice de masa corporal mayor o igual a 35.
- Parto anterior espontáneo menor de 37 semanas.
- VIH, Hepatitis B o Hepatitis C sero-positivo.
- Anomalía uterina.
- Condición médica materna que contraindique la cirugía o anestesia general
Aporte de la Medicina Física y Rehabilitación en Pacientes Sometidos a Microneurocirugía Fetal Abierta.
- Presencia de otra anomalía fetal o cariograma alterado No se considera criterio de exclusión la presencia de cicatriz uterina por cesárea(s) previa(s) (Universidad de California, San Francisco; 2023)8
Riesgos: Parto prematuro, dehiscencia uterina, infecciones, morbilidad y mortalidad.
Las ventajas de la corrección intrauterina abierta incluyen una mayor probabilidad de que el niño pueda marchar de forma independiente, una menor necesidad de un 40% de una derivación ventriculoperitoneal utilizada para drenar el exceso de líquido cefalorraquídeo para así evitar la hidrocefalia, una mejor función motora según el nivel neurosegmental de la lesión y mejor rendimiento intelectual que se expresa en un puntaje de coeficiente intelectual superior a 80. (Cleveland clinic; 2023)5
El objetivo que se busca es presentar de manera concisa este nuevo método de corrección de esta patología la cual cuenta con una tasa de incidencia característica en la población infantil de nuestro país, que ventajas u beneficios aporta nuestra especialidad a los pacientes que han sido sometidos a este tipo de corrección quirúrgica. Es significativo revelar que los casos a desglosar el paciente 1 es el primer caso de mielomeningocele dorsal alto corregido en nuestro país y el paciente 2 es el segundo caso de mielomeningocele lumbar bajo corregido mediante este procedimiento quirúrgico, por lo que se aplicarán axiomáticamente escalas para tener versatilidad en cuanto a las deducciones.
Presentación clínica
En relación a la patología congénita descrita se esbozan los siguientes casos clínicos de microneurocirugía fetal abierta realizadas en nuestro país y que se encuentran ingresados en el “Centro de Atención Integral para niños y niñas con discapacidad Carabobo Te Quiero” (CAI Carabobo) donde cumplen sus terapias de rehabilitación. Por ello por motivos legales y de respeto a su integridad se le asignara el nombre de paciente 1 que presenta una corrección en la región dorsal alta y el paciente 2 que presenta una corrección en la región lumbar donde referiremos el tiempo de la corrección y adquisición de los hitos del desarrollo psicomotor, hasta su desarrollo actual.
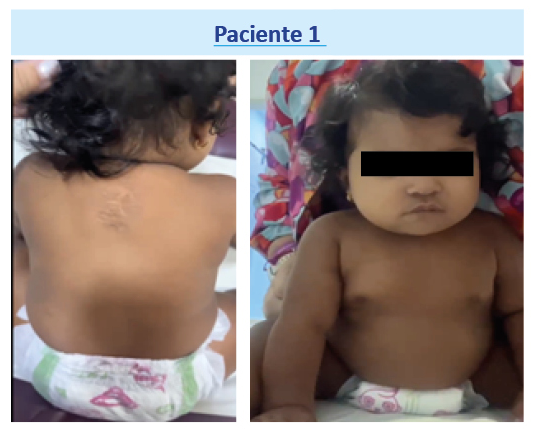
Paciente 1
Nombre: A.G – FN: 29-12-2024 – Dirección: Santa Rosa
Se trata de paciente lactante menor femenino producto de madre de 20 años de edad, con A.O: IIG, IC, IA, 0P; la cual inicio ingesta de ácido fólico y sulfato ferroso a partir del 2do trimestre de embarazo, sin complicaciones en el periodo pre natal; con diagnóstico de mielomeningocele dorsal alto (D3) a las 16 semanas de gestación y corregida quirúrgicamente por microneurocirugia intrauterina a las 26 semanas de gestación en el Hospital Domingo Luciani. Obtenida por cesárea segmentaria de emergencia por RPM a las 38 semanas de gestación, quien respiró y lloró de manera espontánea al nacer, con un PAN: 2600gr / TAN: 49cm, sin ameritar hospitalización la cual fue dada de alta a las 48 horas del nacimiento. No presentaba alteraciones a nivel gastrointestinal ni genitourinario, sin complicaciones en el periodo neonatal, con lactancia materna exclusiva hasta los 6 meses, ablactación a partir de los 6 meses.
Hitos del desarrollo: Control cefálico: 4 meses / Rolado: 5 meses / Gateo: 7 meses / Sedestación: 8 meses / Bipedestación: 9 meses con apoyo / Lenguaje: 4 palabras (agua, mamá, papá, teta); con esquema de inmunización completo acorde a la edad no documentado.
Examen físico: paciente ingresa a consultorio en brazos de madre, activa, vigil y colaboradora al examen físico.
Actividad motora: voluntaria y selectiva que vence gravedad, con movimientos simétricos y espontáneos en eje axial, y para las 04 extremidades.
Sensibilidad: responde a estímulos externos visuales y auditivos.
ROT: II/IV para bicipital, tricipital, estiloradial, rotuliano y aquileo bilateral.
Funcionalidad: buen control cefálico, buen control de tronco con apoyo trípode, no evidenciándose 4 puntos, integra miembros a línea media.
Tono muscular: hipertono a predominio de miembros inferiores.
IDx:
Trastorno motor hipertónico a predominio de miembros inferiores
- Retardo en la adquisición de los hitos del desarrollo motor
- Mielomeningocele dorsal alto con corrección intrauterina
Plan médico fisiátrico: programa de intervención temprana
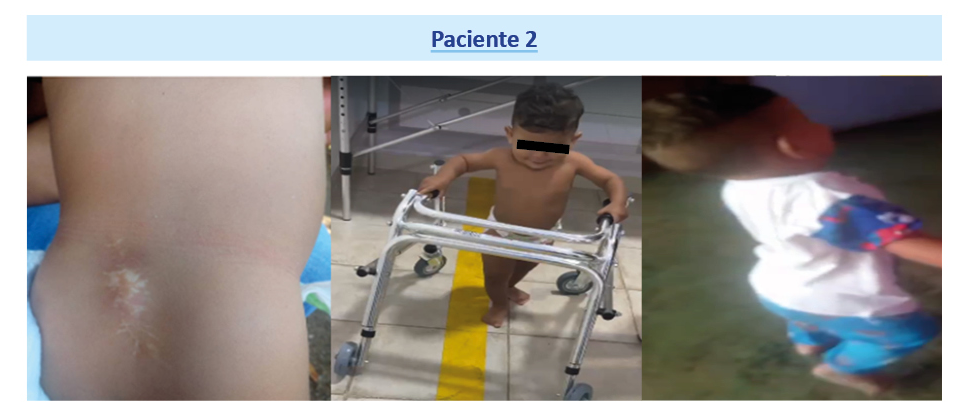
Paciente 2
Nombre: J. R – F.N: 21-06-2024 – Dirección: Robles Isla de la Culebra
Se trata de paciente lactante mayor masculino producto de madre de 21 años de edad, con A.O: IG, IC, 0P, 0A; la cual inicio ingesta de ácido fólico y sulfato ferroso a los 2 meses de gestación, con complicaciones de infección vaginal en el 1er trimestre tratada, ITU en el 2do trimestre tratada, con diagnóstico de Mielomeningocele
Aporte de la Medicina Física y Rehabilitación en Pacientes Sometidos a Microneurocirugía Fetal Abierta.
lumbar bajo (L4-L5) a las 19 semanas de gestación, corregido por microneurocirugia intrauterina a las 25 semanas de gestación en el Hospital Domingo Luciani. Obtenido por cesárea segmentaria a las 35 semanas de gestación, quien respiró y lloró al nacer de manera espontánea, con un PAN: 2300gr / TAN: 45cm, no ameritó hospitalización, sin alteraciones a nivel gastrointestinal ni genitourinario y sin complicaciones en el periodo neonatal.
Hitos del desarrollo: Control cefálico:5 meses / Rolado: 7 meses / Gateo: 9 meses / Sedestación: 9 meses / Bipedestación: 11 meses / Marcha: 13 meses con apoyo / 14 meses sin apoyo / Lenguaje: 6 palabras (mamá, papá, agua, tía, arepa, allá); con esquema de inmunización completo acorde a la edad no documentado.
Examen físico: paciente ingresa a consultorio en brazos de madre, activo, vigil y colaborador al examen físico.
Actividad motora: voluntaria y selectiva que vence gravedad a 04 extremidades, con resistencia moderada en miembros inferiores.
Sensibilidad: responde a estímulos externos visuales y auditivos.
ROT: II/IV para bicipital, tricipital, estiloradial, rotuliano y aquileo bilateral.
Funcionalidad: sedestación y bipedestación sin apoyo, marcha con apoyo de familiar, mielopática con patrón intrarrotado y valgo de retropié bilateral.
Tono muscular: hipotono en miembros inferiores.
IDx:
1. Disfunción motora subtipo paraparesia secuelar a mielo meningocele lumbar corregido intrauterinamente.
Plan médico fisiátrico: fisioterapia + programa de intervención temprana.
Discusión
El tratamiento rehabilitador se orientó en mejorar el tono muscular, la funcionalidad, los hitos psicomotores donde pre sentaban debilidades y en adquirir los esperados acorde a la edad. En el paciente 1 el plan médico fisiátrico fue un programa de intervención temprana el cual se enfocó en normalizar tono, mejorar rolado y control de tronco, trabajar 4 puntos y estimulación sensoroperceptiva; realizó sesiones 3 veces en la semana. Con el paciente 2 el plan fue fisioterapia más programa de intervención temprana donde se enfocó en manejo 22 postural con especial atención a miembros inferiores, técnicas para inhibir tono, trabajar bipedestación independiente y marcha lateral con énfasis progresivo a marcha independiente, realizó sesiones 3 veces en la semana; los pacientes realizaron el plan fisiátrico indicado por un periodo de tiempo de 2 meses lo que da como resultado un total de 24 sesiones cumplidas en ese lapso.
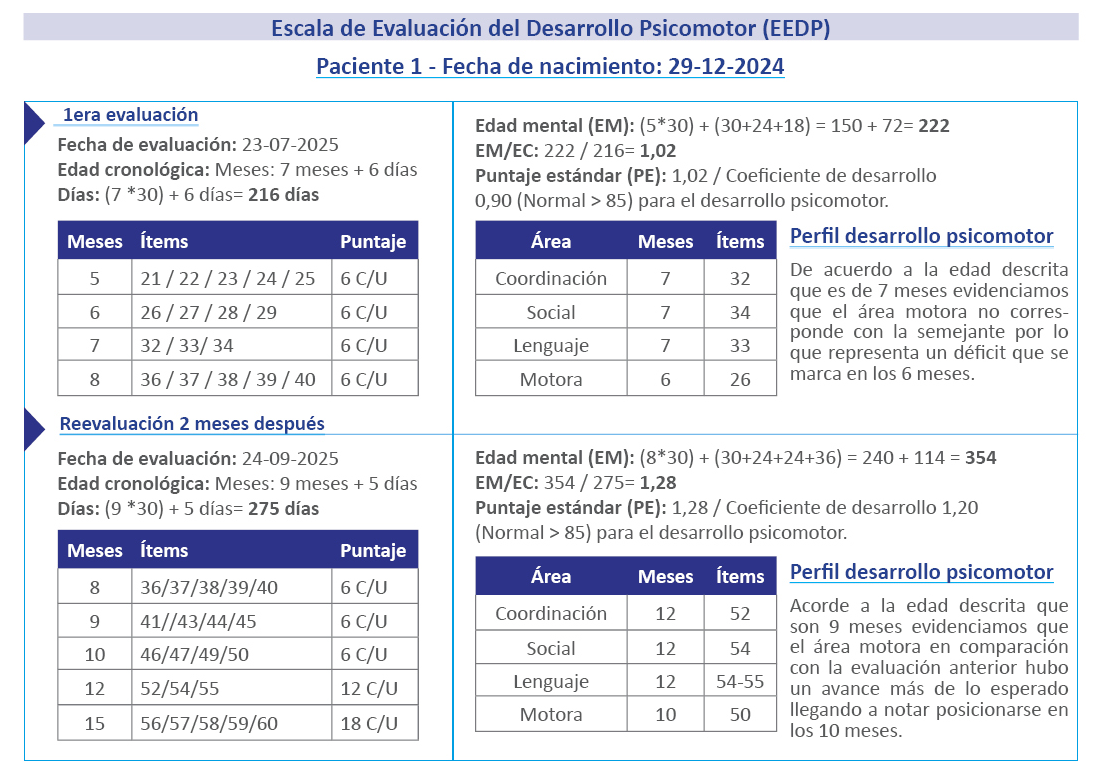
Se realizó la valoración del desarrollo de estos pacientes aplicando desde el día de la consulta y luego dos meses después la Escala de Evaluación del Desarrollo Psicomotor (EEDP). Este instrumento mide el desarrollo de niños de 0 a 24 meses para detectar retrasos o alteraciones en la motricidad, lenguaje y coordinación, donde se logró divisar en que área presentaban déficit del perfil psicomotor. Luego de mejorar el perfil del desarrollo psicomotor se aplicó nuevamente en la reevaluación la Escala de Daniels para valorar la fuerza muscular de un grupo de músculos que conforman los miembros inferiores y correlacionarlo con la Escala de Clasificación Funcional del Mielomeningocele (MMFC) que nos indicara el nivel de afectación neurológica en las extremidades inferiores y la capacidad funcional para la deambulación, dependiendo la fuerza que tengan esos músculos si necesita el uso de aditamentos y el potencial de marcha que tendrá, aunque es predictiva para la deambulación específicamente a partir de los 4 años lo enfocamos en la función de los músculos que se afectan dependiendo el nivel neurosegmental de la corrección.
Conclusiones y Resultados
Cabe resaltar que estos pacientes conllevan un manejo multidisciplinario y bajo vigilancia desde la corrección fetal hasta su nacimiento ya que eso garantiza que la cirugía sea exitosa. Posterior al nacimiento es cuando inicia la intervención del médico especialista en Medicina Física y Rehabilitación quien realizará las evaluaciones físicas correspondientes para indicar el plan rehabilitador como la intervención temprana ajustado a las áreas de deficiencia motora y sensitiva que presente el niño. Mediante la aplicación de la Escala de Evaluación del Desarrollo Psicomotor logramos evidenciar que aunque los pacientes presentaban un coeficiente de desarrollo psicomotor normal dentro del perfil del desarrollo psicomotor exteriorizaban un déficit en el área motora por lo que al realizar la intervención con el tratamiento rehabilitador indicado desde el día de la evaluación y al cabo de un tiempo de dos meses se logró mejorar, además de avanzar por encima de la clasificación en el área donde presentaban el déficit quedando el paciente 1 en el rango de los 10 meses y el paciente 2 en el rango de los 18 meses para el área motora.
Aporte de la Medicina Física y Rehabilitación en Pacientes Sometidos a Microneurocirugía Fetal Abierta.
En cuanto a la Escala de Daniels develamos que al momento de la 1era valoración los músculos en ambos miembros inferiores con disminución de la fuerza en el paciente 1 fueron el cuádriceps, isquiotibiales, gastrocnemio, soleo; en cambio el paciente 2 fueron isquiotibiales, gastrocnemio y soleo. Luego de ingresar al tratamiento rehabilitador al cabo de dos meses cuando valoramos nuevamente evidenciamos de manera objetiva un aumento gradual en la función de la musculatura que presentaba debilidad y la que estaba en un rango aceptable por ello hacemos afinidad con la escala de Clasificación Funcional del Mielomeningocele en donde observamos que los pacientes 1 y 2 podemos numerarlos dentro del grupo MMFC4 debido a que los músculos que integran este grupo están activos y pueden mejorar progresivamente, resaltando que el paciente 2 hace uso de aditamentos para la marcha de manera esporádica.
Por tanto, podemos puntualizar que, a pesar de presentar re tardo en la adquisición de los hitos del desarrollo psicomotor, estos se pueden lograr a cabalidad y mejorar ampliamente con el plan rehabilitador adecuado como el de estos casos que nos indican que los resultados esperados fueron positivos. Destacamos como aportes de esta corrección para nuestra especialidad que el paciente tenga un desarrollo neurológico más favorable ya que se evita en gran medida el daño a la medula espinal y nervios mejorando la neuroplasticidad, mejora en la función motora gruesa ya que dependiendo el nivel neurológico de la lesión evidenciamos la funcionalidad del musculo afecto, mejora en la motricidad fina, en la movilidad independiente que puede ser con o sin el uso de férulas al inició de la deambulación y por un tiempo menos prolongado, lo que se reflejará en una mejor calidad de vida para el paciente y mejor desempeño en las actividades de la vida diaria a futuro. Resaltamos que el nivel anatómico de la lesión puede no correlacionarse con la funcionalidad, especialmente en pacientes que se han sometido a este tipo de corrección.
Es importante señalar que el paciente 1 es el primer caso de mielomeningocele dorsal alto corregido en nuestro país y el paciente 2 es el segundo caso de mielomeningocele lumbar bajo corregido mediante este procedimiento quirúrgico.
Referencias
- Clínica Universidad de Navarra. Navarra (España): Clínica Universidad de Navarra; c2023 [consultado el 4 de Septiembre de 2025]. Disponible en: https:// www.cun.es/diccionario-medico/terminos/ meningocele#:~:text=El%20mielomeningocele%20es%20 una%20anomal%C3%ADa,y%20la%20gravedad%20del%20 defecto.
- Ovalles Teresa. El primer programa de cirugía fetal en Latinoamérica es venezolano. La inventadera. 2 marzo 2024. Disponible en: https://lainventadera.com/2024/03/02/ el-primer-programa-de-cirugia-fetal-en-latinoamerica-es venezolano/
- Marcos Garces. Incidencia de espina bífida en una muestra de recién nacidos vivos. Julio-Diciembre 2014, Volumen 46, No. 2. Revista Venezolana de Traumatologia y Ortopedia. Disponible en: https://www.svcot.org/ediciones/2014/2/art 4/#:~:text=Resumen,(DE)%2C%20Segmento%20vertebral.
- Karsonovich T, Alruwaili AA, Das JM. Mielomeningocele.21 de noviembre de 2024. En: StatPearls [Internet]. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK546696/
- Cleveland clinic. Cirugía Fetal. 04/07/2023 disponible en: https://my.clevelandclinic.org/health/treatments/24945 fetal-surgery
- Dias LS, Swaroop VT, de Angeli LRA, Larson JE, Rojas AM, Karakostas T. Myelomeningocele: a new functional classification. J Child Orthop. 2021 Feb 1;15(1):1-5. doi: 10.1302/1863-2548.15.200248. PMID: 33643452; PMCID: PMC7907765.
- El Estímulo. Avance médico en Caracas: cirugía fetoscópica corrige espina bífida y mielomeningocele. El estímulo. 25 de noviembre, 2022. Disponible en: https://elestimulo.com/ ciencia/2022-11-25/avance-medico-en-caracas-cirugia fetoscopica-corrige-espina-bifida-y-mielomeningocele/
- Universidad de California, San Francisco. Ensayo MOMS sobre Espina Bífida. Disponible en: https://fetus.ucsf.edu/ spina-bifida-moms-trial/ (último acceso: 13 de mayo de 2023).